Икота – это приступы непроизвольных судорог диафрагмы, которые во время вдоха. Это проявляется движением грудной клетки и характерным звуком. Не представляет собой серьезной болезни. Частота икоты составляет, как правило, 2-60 в минуту. Обычно, длится несколько минут и самопроизвольно исчезает.
Причины икоты
Основные причины хронической икоты это:
- болезни центральной нервной системы (воспаления, болезни сосудов, опухоли и т.д.);
- заболевания обмена веществ (уремия, гипонатриемия, гипокальциемия, сахарный диабет);
- болезни шеи и грудной клетки (например, воспаление легких и плевры, перикардит, инфаркт миокарда);
- заболевания брюшной полости (например, грыжа пищеводного отверстия диафрагмы);
- операции в пределах грудной клетки и брюшной полости;
- токсины, например, алкогольное отравление, а также лекарства;
- беременность.

Беременные женщины могут испытывать икоту, которая вызывает еще не родившейся ребенок. В первые 28 дней жизни она может проявляться несколько раз в течение суток. Это вызвано еще незрелой нервной системой плода.
В свою очередь, икота, возникающая у младенцев во время кормления, вызвана раздражением нервных окончаний диафрагмы в результате заглатывания воздуха.
Способы лечения икоты
В случае её возникновения может помочь:
- разовое выпивание ½-1 стакана теплой кипяченой воды;
- вдыхание и выдыхание воздуха из бумажной сумки (пакета);
- настои из травяных смесей или успокоительная настойка;
- фармакологические успокоительные средства, ослабляющие гладкие мышцы мембраны.
Обязательно следует обратиться к врачу, если икоту сопровождают:
- сильные боли в животе ;
- острая диарея ;
- вздутие живота, отрыжка;
- отвращение к мясу;
- боли в груди , затрудненное дыхание и кашель с кровью;
- сильные головные боли и головокружение;
- нарушения зрения.
Медицинской консультации требуют также ситуации, когда:
- икота после приема нового препарата;
- икота у взрослого человека, которая длится более 8 часов, у детей – 3 часа.
Если врач считает, что частая икота – это результат стресса, может рекомендовать седативное или релаксант. Когда стрессовые ситуации будут устранены, а приступы икоты не исчезнут, следует искать причину в другом месте.
В случае исключения всех других возможных причин, икота считается за самостоятельное заболевание, с которым нужно научиться жить. Иногда выполняется хирургическая процедура, которая заключается в обрезке диафрагмального нерва. Разумеется, эту операцию проводят очень редко.
Диафрагма, «грудобрюшная преграда»-мощный мышечный орган, отграничивающий полость грудной клетки от полости живота и поддерживающий своим тонусом внутрибрюшное давление. Тонус этот сохраняется как при низком (энтероптоз), так и при высоком стоянии диафрагмы (асцит, метеоризм, беременность), обеспечивая эффективность активного сокращения диафрагмы во время вдоха. Диафрагма--главная дыхательная мышца, участвующая и в кровообращении. Ритмические дыхательные движения диафрагмы способствуют дыханию с момента рождения и не прекращаются полностью, как установлено рентгенологически, даже в период паузы при чейнстоксовом дыхании. Особенно велико значение диафрагмы для вентиляции нижних отделов легких, где чаще всего развивается ателектаз, например, после операции. Диафрагма, сокращаясь, сближает края нижнего отверстия грудной клетки, являясь в известной степени антагонистом межреберных мышц, которые поднимают опущенные дуги ребер и тем самым расширяют нижнее отверстие грудной клетки. Взаимодействием с межреберными мышцами обеспечивается особенно эффективное увеличение объема легких. При параличе диафрагмы во время вдоха ложные ребра расходятся в стороны, а подложечная область выбухает.
Также значительно участие.диафрагмы в кровообращении. Тесно оплетая своими ножками и куполом печень, диафрагма во время вдоха выжимает из печени венозную кровь и в то же время разрежает внутри-грудное давление, облегчая таким образом присасывание венозной крови из основных венозных коллекторов к сердцу.
Свою сложную функцию мышечного органа дыхания и кровообращения диафрагма выполняет благодаря сложной иннервации, определяющей и многочисленные нервнорефлекторные реакции диафрагмы при нарушении центральной нервной и вегетативной регуляции.
При эмфиземе легких длительное повышение функции диафрагмы ведет первоначально к гипертрофии ее, а затем к дегенеративным изменениям (жировому перерождению) с декомпенсацией функции, что имеет большое значение в развитии дыхательной и легочно-сердечной недостаточности при болезнях легких. Атрофию мышечных слоев диафрагмы находят при параличе диафрагмального нерва, например, после лечебного френико-экзереза по поводу туберкулеза легких.
О высоте стояния и движениях диафрагмы в клинике судят по видимому движению диафрагмальной тени при дыхании (феномен Литтена), по перкуторной границе легких с органами брюшной полости, а также по дыхательным движениям ложных ребер", отчасти по ритмической смене втяжения п выбухания подложечной области. Низкое стояние диафрагмы наблюдается при эмфиземе легких, выпотных плевритах, перикардитах и т. д., высокое-при асците, метеоризме, внутрибрюшных опухолях. Наиболее отчетливые данные обнаруживает рентгеноскопия.
Болевой диафрагмальный синдром связан с тем, что центральную часть диафрагмы иннервирует п. phrenicus, почему боль передается через четвертый шейный нерв в шею и в область трапециевидной мышцы (плечевой, акромиальный признак) и имеются болевые точки по межреберьям у грудины (особенно справа) и между ножками грудино-ключично-сосковой мышцы. Периферическая часть диафрагмы иннервируется от межреберных нервов, и боль относится к нижней части грудной клетки, к подложечной области и брюшной стенке; также наблюдаются боли рефлекторного характера типа стенокардии, передающиеся через n. vagus.
Диафрагматит
Клоническая судорога диафрагмы (икота)
{module директ4}
Клоническая судорога диафрагмы (икота)-обычно безобидное явление, иногда же угрожает жизни, чаще наступает рефлекторно в ответ на раздражение соседних органов, при перегрузке желудка, при начинающемся перитоните, при раздражении диафрагмального нерва опухолью средостения, аневризмой аорты или от возбуждения центра, расположенного рядом с дыхательным,-агональная икота, имеющая столь плохое прогностическое значение, уремическая икота, икота при апоплексии мозга, энцефалитах, при венозном застое мозга.
Лечение. Раздражение кожи (горчичники, растирания кожи щетками, эфир под кожу), отвлечение внимания больного, возбуждение дыхательного центра (вдыхания углекислоты в чистом виде или В виде карбогена), лобелии, хинидин (как понижающий возбудимость диафрагмальной мышцы), алкоголизация и в крайнем случае перерезка диафрагмального нерва.
Тоническая судорога диафрагмы
наблюдается при тетании, столбняке, при перитоните. Терапия-хлороформ, эфир.
Паралич диафрагмы
Паралич диафрагмы характеризуется ее высоким стоянием. При дыхании происходит расхождение в стороны нижних ребер, не выбухает, как в норме, подложечная область, не опускается печень. При работе и волнении развивается одышка. Отмечается изменение голоса, слабость кашля, чихания. Выпадает напряжение при акте дефекации. При полном параличе вслед за минимальным напряжением может наступить смертельная асфиксия.
Диафрагмальная грыжа (ложная и истинная). Диафрагмальной грыжей обычно называют ложную травматическую грыжу (hernia diaphragmatica spuria, traumatica; evisceratio), когда в типичных случаях после колотой раны или тупой травмы, как правило, слева через щель is диафрагме выпирают в грудную полость желудок и кишки. Развивается тяжелая одышка, рвота, икота, может даже наступить смерть от шока. При исследовании находят тимпанит в грудной клетке, отсутствие дыхательного шума, смещение сердца, особенно характерные переливающиеся кишечные шумы в груди или гемоторакс, сопутствующий плеврит, перитонит, резкие рентгенологические изменения.
Врач-терапевт чаще имеет дело с отдаленными последствиями травмы, о которой больной не всегда - находит нужным рассказать без специального расспроса.
У больного обычно отмечается только тошнота, рвота или же возникают симптомы кишечной непроходимости. Могут отмечаться признаки сдавления органов средостения. При исследовании важно обратить внимание на рубец от раны. Находят также необычную область тимпанического звука в грудной клетке; дыхательная подвижность грудной клетки ограничена (обычно слева), дыхательные шумы ослаблены или не выслушиваются, сердце смещено. В отличие от пневмоторакса нет выбухания межреберий, но характерна как бы опустошенная подложечная область, особенно же выслушиваемые у градины кишечные звуки выпавшего желудка и кишок. Рентгенологическое исследование после приема бария выясняет картину в деталях.
Наиболее тяжелое, иногда смертельное осложнение-кишечная непроходимость. Лечение хирургическое, технически трудное.
Реже наб. подается истинная диафрагмальная грыжа (hernia diaphragmatica vera), когда вследствие врожденного дефекта развития диафрагмы (обычно за мечевидным отростком) желудок или толстая кишка оказывается в переднем или заднем средостении, в мешке из одного или всех листков диафрагмы.
В последние годы при широком рентгенологическом обследовании больных не так редко обнаруживают небольшие диафрагмальные грыжи у самого hiatus oesophageus, причем верхняя часть желудка выпячивается выше диафрагмы. Больной предъявляет неопределенные диспептические жалобы, иногда же страдает более тяжелой рефлекторной стенокардией вследствие раздражения проходящего рядом блуждающего нерва и коронароспазма. От диафрагмальной грыжи следует также отличать редко встречающуюся одностороннюю релаксацию, расслабление пли недостаточность диафрагмы, открываемую случайно, когда при отсутствии жалоб находят перкуторно тимпанит, а рентгенологическое исследование обнаруживает высокое стояние диафрагмы.
Поражение шейного нервного сплетения инфекционного, травматического, компрессионно-ишемического, токсического, дисметаболического генеза. Клиническая картина включает болевой синдром, сенсорные расстройства, икоту, затруднения при попытке кашлять или громко говорить, поверхностное и частое дыхание. Диагностика осуществляется при помощи рентгенографии, УЗИ, томографии, электрофизиологических исследований. Главной задачей лечения является устранение причинного фактора развития плексита и проведение восстановительной нейропротекторной и сосудистой терапии.

Общие сведения
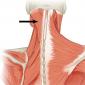
Шейное сплетение располагается в толще мышц шеи сбоку от поперечных отростков позвонков и прикрыто спереди грудино-ключично-сосцевидной мышцей. Оно сформировано передними ветвями CI-CIV - верхних шейных спинномозговых нервов. Двигательные ветви шейного сплетения иннервируют мышцы головы и шеи, мышцу, поднимающую лопатку, частично трапецевидную мышцу. Чувствительные ветви отвечают за сенсорное восприятие кожи затылка, ушной раковины, передне-боковой поверхности шеи и передней поверхности верхней части грудной клетки. В шейном сплетении берет начало смешанный диафрагмальный нерв, иннервирующий диафрагму, перикард, плевру и частично брюшину. Шейный плексит встречается намного реже плечевого плексита и пояснично-крестцового плексита . Различают двусторонний, право- и левосторонний шейный плексит. В большинстве случаев шейный плексит является вторичным и требует поиска причинной патологии, вследствие которой он возник. Вопросы диагностики и лечения поражений шейного сплетения находятся в ведении специалистов в области неврологии , травматологии-ортопедии .

Причины
Шейный плексит вследствие переохлаждения встречается довольно редко. Чаще он имеет инфекционно-аллергический или компрессионно-ишемический характер. В первом случае плексит возникает на фоне инфекционного заболевания (туберкулеза , бруцеллеза , сифилиса , гриппа , ангины и др.) или в качестве поствакцинального осложнения. Во втором случае причиной является сдавление ветвей шейного сплетения опухолевым процессом, шейным ребром или увеличенными лимфоузлами при шейном лимфадените . Поражение шейного сплетения может наблюдаться при дисметаболических заболеваниях (сахарном диабете , подагре) и интоксикациях.
Посттравматический шейный плексит может иметь место при подвывихах шейных позвонков , переломах , ушибах и других травмах позвоночника в шейном отделе. У новорожденных плексит шейного сплетения возможен в результате родовой травмы , сопровождающейся растяжением или сдавлением ветвей сплетения. Травматический плексит может иметь ятрогенный характер и возникать в результате хирургических вмешательств на шее. Спровоцировать шейный плексит могут патологические изменения, происходящие при остеохондрозе позвоночника , затрагивающем шейный отдел.
Симптомы шейного плексита
Основными проявлениями выступают болевой синдром и расстройства чувствительности. Их локализация зависит от того, какие именно ветви шейного сплетения поражены. Боли возникают в передне-латеральной части шеи, надключичной области, затылке, ушной раковине. При поражении диафрагмального нерва они распространяются на грудную клетку. Сенсорные нарушения включают парестезии (преходящие покалывания, ощущение ползающих по коже мурашек) и онемения (понижение чувствительности). Если шейный плексит возник в результате переохлаждения, отмечается его острая манифестация с выраженным болевым синдромом. При плексите компрессионного генеза, как правило, наблюдается постепенное развитие симптомов.
Двигательные нарушения реже сопровождают шейный плексит, чем чувствительные. Чаще всего пациенты жалуются на затруднения при попытке громко говорить или покашлять. При одностороннем поражении сплетения может наблюдаться мышечная кривошея . Поражение диафрагмального нерва проявляется икотой . Если поражение двустороннее, то диафрагма выключается из акта дыхания, что провоцирует появление учащенного и более поверхностного дыхания, одышки. Интенсивный болевой синдром, в свою очередь, ограничивает дыхательную экскурсию грудной клетки и усугубляет одышку.
Диагностика
Шейный плексит диагностируется неврологом по данным анамнеза, жалоб и объективного осмотра. В диагностике важное место отводится распознаванию причины плексита. Если имела место травма, то пациента должен осмотреть травматолог . При подозрении на возникновение плексита вследствие опухолевого процесса требуется консультация онколога . Диагностика вертеброгенных патологических процессов осуществляется при помощи рентгенографии позвоночника в шейном отделе, КТ или МРТ позвоночника . Возможно проведение УЗИ шеи.
При болях в грудной клетке для исключения патологии висцеральных органов назначается рентгенография органов грудной полости , КТ средостения, УЗИ сердца . С целью уточнения топики поражения нервной системы может быть проведена электромиография мышц шеи и электронейрография . Дифференцировать шейный плексит необходимо от проявлений шейного остеохондроза, спондилоартроза , корешкового синдрома, шейного спондилеза , неврита , шейного миозита , миелопатии шейного отдела.
Лечение шейного плексита
Терапия имеет два основных направления: купирование первичного заболевания, являющегося причиной плексита, и восстановление функции нервных волокон сплетения. Первое зависит от вида основной патологии. Так, при инфекционном процессе назначают антибактериальную терапию, при травме - иммобилизацию, при токсическом плексите осуществляют дезинтоксикацию, проводят коррекцию метаболических нарушений. С целью купирования воспаления показаны противовоспалительные средства (кеторолак, диклофенак, нимесулид, ибупрофен). Плексит компрессионно-ишемического генеза может требовать хирургического лечения с удалением фактора компрессии (опухоли, лимфатического узла,
В процессе, которого происходит поражение нервных структур с дальнейшим проявлением трофических, двигательных и чувствительных расстройств. Локализация патологического процесса напрямую связана с основными симптомами, которые обусловлены плекситом.
Шейный плексит – это патология, возникающая тогда, когда поражается шейное сплетение, которое находится под грудино-сосцевидной мышцей и образовано из корешков четырех верхних участков спинного мозга. В ходе шейного плексита происходит иннервация кожи передней и боковой поверхности шеи нервами шейного сплетения. Этот процесс затрагивает надключичную область, а также кожу ушной раковины и зону, находящуюся позади нее.
Помимо этого, чувствительные мышечные волокна шейного сплетения образуют правый и левый диафрагмальный нерв, что дает иннервацию диафрагмы. Также ветви данных волокон достигают плевры, перикарды, брюшины.
Протекание болезни может проходить в двух стадиях:

- Невралгическая. Возникают жалобы на боль, усиление которой происходит при сдавливании сплетения, а также при попытках движения;
- Паралитическая. Обуславливается мышц и параличей, иннервация которых происходит от ветвей пораженного сплетения.
В ходе этого происходит отечность органов, снижается их чувствительность и питание, что отражается их дистрофией.
Шейный плексит может развиваться как на левой или правой стороне, так и быть двусторонним.
Причины шейного плексита
Основные причины, которые могут вызвать шейный плексит представлены в следующей таблице:
Менее распространенными причинами, которые могут спровоцировать возникновение шейного плексита, являются нарушения в обмене веществ. Например, плексит могут вызвать такие патологии как диабет или подагра, интоксикации.
Как протекает заболевание
 Одними из самых частых симптомов шейного плексита являются болевые ощущения и нарушения чувствительности. комплексе не отмечаются.
Одними из самых частых симптомов шейного плексита являются болевые ощущения и нарушения чувствительности. комплексе не отмечаются.
За грудино-ключично-сосцевидной мышцей находится малый затылочный нерв, который ниже на два сантиметра сосцевидного отростка. Поскольку он чувствителен, то происходит иннервация кожи ушной раковины, а также области за нею. В случаях невралгии этого нерва, возникают боли при прощупывании в месте его освобождения из-под мышцы, характерны некоторые нарушения чувствительности в иннервируемых отделах кожи.
При поражениях поперечного нерва шеи, большого ушного нерва, а также надключичных нервов возникает развитие нарушения чувствительности. Могут появиться боли в нижней части лица, боковой поверхности шеи, над ключицей и ушной раковиной.
 Очень часто заболевание нервов шейного сплетения повторно является характерной особенностью иного патологического процесса. Шейный плексит может вызван укрупнением шейных слюнных желез, а также сифилисом в , переохлаждениями и т.д. В данных случаях наблюдается острое начало заболевания, и выраженные болевые симптомы.
Очень часто заболевание нервов шейного сплетения повторно является характерной особенностью иного патологического процесса. Шейный плексит может вызван укрупнением шейных слюнных желез, а также сифилисом в , переохлаждениями и т.д. В данных случаях наблюдается острое начало заболевания, и выраженные болевые симптомы.
При поражениях диафрагмального нерва, более распространены двусторонние формы, чем односторонние. При поражениях диафрагмальных нервов с одной стороны возникают параличи и парезы диафрагмы с болезненной стороны. Пропадает нижнее дыхание, которое провоцирует затруднения при кашле и отдышку. Если происходит паралич диафрагмы или полный парез, то дыхание в этом случае делается неглубоким и учащенным.
В случаях вовлечения чувствительных волокон диафрагмального нерва, в грудной клетке и плечевом суставе, шее. По причине боли ограничиваются и дыхательные движения, появляется отдышка, вероятно частое появление икоты.
Как проводится диагностика и лечение шейного плексита
 Как правило, диагностика болезни основывается на устном опросе больного врачом ортопедом или травматологом. Подтверждение диагноза проводится при помощи рентгенологических исследований и электронейромиографии. В особых случаях для уточнения диагноза может (компьютерной томографии).
Как правило, диагностика болезни основывается на устном опросе больного врачом ортопедом или травматологом. Подтверждение диагноза проводится при помощи рентгенологических исследований и электронейромиографии. В особых случаях для уточнения диагноза может (компьютерной томографии).
В основе лечения шейного плексита, лежит принцип устранения причин вызвавшую болезнь. К примеру, в случаях инфекционной природы плексита необходима антибактериальная и антивирусная терапия. Компрессионные и травматические шейные плекситы вылечиваются при помощи оперативного вмешательства. Целью данного мероприятия является устранение фактора, оказывающего сдавливание, а также восстановление способности к проводимости ветвей сплетения.
 При инфекционных и инфекционно-аллергических плекситах необходимо проведение детоксикации. Во всех случаях при заболевании шейным плекситом, в его лечении назначаются , физиотерапевтические процедуры (УВЧ и ионофорез).
При инфекционных и инфекционно-аллергических плекситах необходимо проведение детоксикации. Во всех случаях при заболевании шейным плекситом, в его лечении назначаются , физиотерапевтические процедуры (УВЧ и ионофорез).
- Прием витаминов группы В (В1 и В12);
Боль в шее имеет свои специфические особенности, отводящие ей особое место среди прочих болезненных симптомов спины. Во-первых, она очень привязана к движениям и способна обостряться до такой степени, что движения делаются почти невозможными. Во-вторых, цервикалгия имеет яркие невропатические, а иногда миелопатические и церебральные проявления. Острую боль в шее называют также радикулопатией, так как она возникает, когда происходит защемление нерва в шейном отделе позвоночника. Просторечия «защемило шейный позвонок» или «защемление шейного позвонка» искажают саму суть патологии: острая на самом деле порождается защемлением не позвонка, а нервов.
Иннервация шейного отдела
Спинномозговые нервы образованы парами корешков, выходящих из спинного мозга по обе стороны позвонка через отверстия, образованные боковыми суставными отростками позвонков. Хотя всего шейных позвонков семь, из шейного отдела выходят восемь пар нервов: первый и восьмой нервы находятся в переходных зонах — краниовертебральном переходе (между атлантом и костями черепа) и шейно-грудном (между позвонками С7 и Т1).
Поражение первого спинномозгового нерва может вызвать судорожный спазм нижней косой мышцы и характерное подёргивание головы.
Передние ветви четырех спинномозговых нервов образуют шейное нервное сплетение, проходящее между глубокими мышцами (лопаточной, лестничной и ременной) и грудино-ключично-сосцевидной мышцей (ГКСМ). Нервное шейное сплетение состоит из двигательных мышечных, кожных и диафрагмальных нервов. Оно соединено с подъязычным и добавочным нервом.
- Благодаря мышечным нервам, возможны движения шеи и языка, подъем лопатки, жевание и мимика.
- Кожные нервы образованы малым затылочным нервом, продолжающим С2 — С3, большим ушным (С3), надключичным (СЗ — С4) и поперечным.
- Диафрагмальные нервы (продолжают чаще нерв С4, реже С3) иннервируют верхнее и среднее средостение, перикард, плевру, диафрагму и часть брюшины.
Нетрудно представить, сколь разнообразна может быть картина при защемлении ветвей шейного сплетения:
- Например, защемление нерва в шейном отделе, иннервирующего ГКСМ, приводит к .
- Раздражение нерва, проходящего через подъязычную мышцу, может вызвать трудности при глотании, нарушение речи.
- Ущемление диафрагмального нерва проявляется болью в груди, патологическим неправильным дыханием, одышкой и икотой.
- Поражение затылочного нерва может привести к приступообразным болям в затылке, нарушению чувствительности, мурашкам, онемению.
- Аналогичные симптомы, но в околоушной, боковой нижней области лица, на передних и боковых поверхностях шеи и в области ключицы дают соответственно нарушенная иннервация со стороны большого ушного, шейного и надключичного кожных нервов.
Поражение нескольких нервов шейного сплетения, например, из-за травмы или опухоли, может вызвать тонические судороги мышц шеи и диафрагмы и симптомы миастении: наклон головы назад и в сторону, запрокидывание назад или свисание вперед.
Нижние четыре пары нервов С5, С6, С7 и С8 иннервируют плечелопаточную область и верхние конечности.
Острая невралгия и невропатия
В первой фазе заболевания наблюдаются:
- симптомы цервикалгии с иррадиацией в области, иннервируемые передними спинномозговыми ветвями, с которыми связан ущемленный нерв;
- тонический синдром при ущемлении глубоких мышечных нервов с последствиями, описанными выше (наклоны головы, судорожная мимика; парадоксальное дыхание и т. д);
- парестезию (онемение, покалывание, ощущения жжения, ползающих мурашек) при раздражении поверхностных кожных нервов шеи.
Постоянное воспаление ущемленного нерва приводит к дегенеративно-дистрофическим изменениям в нем, разрушению миелиновых оболочек и гибели нерва.

Это необратимая фаза ущемления, с тяжелыми проявлениями невропатии:
- полная потеря чувствительности иннервируемых зон (в этой фазе иррадиирующая цервикалгия исчезает);
- мышечный паралич (мышцы атрофированы, голова свисает в ту или иную сторону) — такая картина наблюдается при гибели мышечных нервов;
- онемение (при атрофии подъязычного нерва);
- невозможность глубокого брюшного дыхания (при атрофии диафрагмального нерва) и др. симптомы.
Почему происходит защемление в шейном отделе позвоночника
Вызвать защемление нервов в шейном отделе могут разнообразные патологии:
- Врожденные шейного отдела (чаще всего наблюдаются шейные ребра и аномалии в первых двух шейных позвонках).
- Родовые травмы из-за неправильного положения плода в утробе, тяжелых родов и иных причин (врожденные вывихи, подвывихи, кривошея, синдром короткой шеи и др.).
- Унковертебральный артроз, при котором происходит сужение отверстия, в поперечных боковых отростках позвонков.
- Межпозвоночная грыжа шейного отдела заднебоковой направленности.
- Стеноз позвоночного канала.
- Смещение позвонков (спондилолистез).
- Воспалительные паравертебральные процессы.
Коснемся наиболее частых патологий, рассмотрим их симптомы и лечение.
Признаки и лечение защемления нерва в шейном отделе
Детские врожденные подвывихи
Сегодня проводятся в основном малоинвазивные операции через небольшие отверстия в коже, наносящие минимальный ущерб, но после них, к сожалению, возможны рецидивы.
Стеноз позвоночного канала
Сужение канала может произойти по многим причинам:
- врожденные пороки позвонков и позвоночника;
- спондилёз (сращение позвонков);
- болезнь Бехтерева;
- травмы позвоночника;
- спондилолистез;
- опухоли и т. д.
Позвоночного канала приводит к сужению эпидурального пространства, ишемии нервов, повреждению миелиновых нервных оболочек, спайке оболочек, фиброзу и эпидуриту спинного мозга.

Симптомы стеноза шейного позвоночного канала:
- цервикобрахиалгия;
- периодическое возникновение симптома ватных ног;
- паралич конечностей.
- противоболевая и противоотечная терапия при помощи НПВС и ГКС;
- эпидуральная анестезия;
- новокаиновые блокады;
- физиотерапия;
- хирургические методы (ламинэктомия, фиксация остистых отростков и т. д.)
Воспалительные паравертебральные заболевания
К этим патологиям можно отнести (ревматоидной, туберкулезной природы, болезнь Бехтерева), в также миозит шеи.

Спондилит разных видов дает свои специфические симптомы, но общие из них —
- деформации позвонков;
- поражения мягких тканей (мышц, сухожилий, позвонковых связок);
- мышечные и суставные контрактуры;
- спазмы в мышцах;
- рубцевание, оссификация, спайки.
Все эти разрушительные процессы затрагивают и нервы, поэтому их ущемление или воспаление при спондилите бывает часто и причиняет немало страданий.
Вылечить спондилит трудно, так как терапия вызывающих его заболеваний очень непроста:
- Проводится антибактериальное, санаторное, поддерживающее лечение.
- Терапия туберкулезного спондилита осложняется абсцессами, пролежнями, нарушениями стабильности позвоночника.
- При болезни Бехтерева на первое место выступают борьба с собственным иммунитетом и с угрозой полной неподвижности шейного отдела, для чего привлекают ЛФК, мануальную терапию, физиотерапию и др. методы.
Миозит шеи может приключиться из-за обычного сквозняка, слишком долгого шейного напряжения, ушиба, гнойного воспалительного процесса. При этом также возможно ущемление нерва и сильные боли при повороте или наклоне шеи. Хронический миозит ведет к мышечной атрофии.
Лечение: НПВС, антибиотики, лечебная гимнастика.
ЛФК при защемлении нервов
Упражнения при защемлении нерва в шее должны быть направлены на его освобождение. С этой целью производят растяжение длинных и лестничных мышц шеи. Упражнения следует выполнять медленно, с постепенным увеличением натяжения. Для лучшего эффекта практикуют методику ПИРМ